Apreciados estudiantes inicien los comentarios de las publicaciones referidas al corazón y pericardio.
Éxitos
lunes, 14 de marzo de 2011
El pericardio por: Luz Elvia España Jiménez
PERICARDIO
El pericardio esta contenido en el mediastino medio que se localiza centralmente en la cavidad torácica. Además del pericardio Contiene, el corazón, el origen de los grandes vasos (aorta ascendente, tronco pulmonar y VCS), diversos nervios y pequeños vasos.
El pericardio es un saco fibroseroso, flexible y extensible que rodea al corazón y a la raíz del los grandes vasos.
Tiene importantes funciones como:
La disminución de la fricción o rozamiento del corazón en su actividad continua, así como la función de barrera a infecciones originadas en las estructuras adyacentes (pleuras, pulmón y mediastino).
Mantiene el corazón en posición fija, mediante sus uniones ligamentosas con esternón, columna dorsal y diafragma, lo que evitaría la torsión y desplazamiento que ocurrirían cuando el individuo se mueve, salta, etc.
Limita la dilatación miocárdica excesiva y mantiene de una complianza normal, así el mantenimiento de una "forma óptima del corazón".
COMPONENTES
Tiene dos componentes, el pericardio fibroso y el pericardio seroso.
Pericardio Fibroso es una capa externa de tejido conjuntivo resistente que establece los límites del mediastino medio, formado por fibrillas colágenas dispuestas en distintas direcciones dentro de una matriz de tejido conectivo que contiene fibrillas de elastina.
Pericardio Seroso formado por células mesoteliales, es fino y esta formado por dos partes:
· La capa parietal: que recubre la superficie interna de la lámina fibrosa.
· La capa visceral (epicardio): esta se adhiere al corazón y forma la cubierta externa.
Las capas visceral y parietal del pericardio seroso son continuas en la raíz de los grandes vasos. El estrecho espacio creado entre las dos capas del pericardio seroso recibe el nombre de cavidad pericárdica, este espacio permite el movimiento sin restricciones del corazón.
Cavidad Pericárdica: contiene una pequeña cantidad de líquido lubricante que permite que las capas visceral y parietal puedan deslizarse fácilmente una sobre otra. El líquido pericárdico se dispone aproximadamente en un volumen entre 15 y 50 ml, distribuido como una fina capa que envuelve al corazón y salida de los grandes vasos. Se trata de un líquido claro, que es seroso y lubricante, formado por las células del pericardio visceral, las cuales intervienen no solo en su formación sino también en el intercambio de líquidos y electrolitos con el sistema vascular.
Pericardio Fibroso
Es la capa fibrosa externa y dura del saco pericárdico, tiene forma de cono, su base esta en el diafragma y el vértice se continua con la capa adventicia de los grandes vasos.
El pericardio esta gobernado por los movimientos del corazón y de los grandes vasos, el esternón y el diafragma por las diferentes uniones de la capa fibrosa, con las estructuras adyacentes:
· La base esta unida al tendón central del diafragma por el ligamento pericardicofrénico, ya una pequeña zona muscular del diafragma en el lado izquierdo.
· Anteriormente se une a la superficie posterior del esternón a través de los ligamentos esternopericárdicos.
· En la cara posterior el pericardio fibroso esta unido a estructuras del mediastino posterior por tejido conjuntivo laxo.
Estas inserciones ayudan a mantener la posición del corazón dentro de la cavidad torácica. El saco también limita la distensión cardiaca, protege al corazón de un llenado repentino por su inflexibilidad, además se relaciona íntimamente con los vasos que lo atraviesan por la parte superior. La aorta ascendente extiende el pericardio por la cara superior hasta la altura del ángulo esternal.
Pericardio Seroso
La capa parietal del pericardio seroso se continúa con la capa visceral del mismo, entorno a la raíz de los grandes vasos. Estas reflexiones del pericardio seroso producen dos zonas:
· Una superior, rodeando alas arterias, aorta y tronco pulmonar.( seno pericárdico transverso)
· La segunda más posterior rodeando a las venas, vena cava superior e inferior y venas pulmonares. (seno pericárdico oblicuo).
· Seno Pericárdico Oblicuo:
La zona de reflexión que rodea las venas, tiene forma de “j”, y el fondo de saco que forma al interior de la misma, posterior al atrio izquierdo, es el seno pericárdico oblicuo.
A medida que se desarrollan y expanden las venas del corazón, la reflexión pericárdica que las rodea da origen al seno pericárdico oblicuo, esta limitado lateralmente por las reflexiones pericárdicas que rodean a las venas pulmonares y a la VCI, y posteriormente por el pericardio que recubre la cara anterior del esófago. A este seno se pude acceder por la cara inferior y deja pasar varios dedos; sin embargo los dedos no pueden rodear las estructuras porque el seno es un fondo de saco ciego.
· Seno Pericárdico Transverso:
Una comunicación entre las zonas de reflexión del pericardio seroso es el seno pericárdico transverso. Este seno se localiza posterior a la aorta ascendente y el tronco pulmonar, anterior a la vena cava superior, y superior al atrio izquierdo.
Significado quirúrgico del seno transverso
Cuando el pericardio se abre durante una intervención quirúrgica, un dedo colocado en el seno transverso por detrás de la aorta y el tronco pulmonar, se separa las arterias de las venas.
Si se coloca una mano bajo el ápex del corazón y mueve superiormente se desliza hacia el seno oblicuo.
Estos senos surgen durante el desarrollo del corazón como consecuencia del pliegue el tubo cardíaco primitivo. A medida que se pliega el tubo cardíaco, el extremo venoso se mueve en sentido posterior, quedando adyacente al extremo arterial, del que se separa por el seno pericárdico transverso.
VASOS
Irrigación
La irrigación arterial del pericardio proviene de una fina rama de la arteria torácica interna, la arteria pericardicofrénica, que sigue un curso paralelo al nervio frénico en su dirección al diafragma, otras pequeñas ramas provienen de:
Arteria musculofrénica (rama terminal de la arteria torácica interna).
Arterias bronquiales, esofágicas, frénica superior, y ramas de la aorta torácica.
Arterias coronarias (capa visceral del pericardio seroso)
Drenaje venoso
Venas pericardicofrénicas, afluentes de las venas braquiocefálicas (o torácicas internas), y diversas afluentes del sistema venoso ázigos.
INERVACIÓN
Dada por:
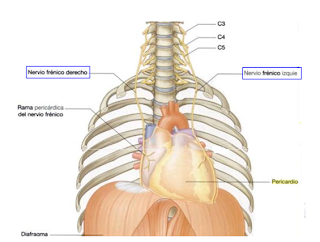
Los nervios frénicos (C3 a C5), principal fuente de las fibras sensitivas. Es importante observar que la sensibilidad somática (dolor), del pericardio parietal es conducida por este nervio. Por esta razón, el dolor referido de la patología pericárdica puede localizarse en la región supraclavicular del hombro.
Par craneal X neumogástrico, de función desconocida.
Troncos simpáticos vasomotores.
PATOLOGÍAS
Pericarditis
Es una patología inflamatoria del pericardio. Las causas habituales son las infecciones virales y bacterianas, la enfermedad sistémica (ej. La insuficiencia renal crónica), y después de un infarto de miocardio.
Los pacientes con pericarditis al igual que e el infarto de miocardio, refieren un dolor centrotorácico continuo que puede irradiar a uno de los dos brazos. A diferencia del infarto de miocardio, el dolor de la pericarditis puede aliviarse sentándose inclinado hacia delante. Las dos patologías pueden distinguirse mediante el ECG.
Derrame Pericárdico
Normalmente, solo existe una mínima cantidad de líquido entre las capas visceral y parietal del pericardio seroso. En ciertas ocasiones este espacio puede estar lleno de un exceso de liquido (derrame pericárdico). Debido a que el pericardio fibroso es una estructura relativamente fija que no se puede expandir con facilidad, una acumulación rápida de exceso de liquido en el interior del saco pericárdico comprime el corazón (taponamiento cardiaco) produciendo un fallo biventricular.
Pericarditis constrictiva
Un engrosamiento patológico del saco pericárdico, puede comprimir el corazón, dificultando la función cardiaca y llevando al fallo cardiaco.
PERICARDIO
El pericardio esta contenido en el mediastino medio que se localiza centralmente en la cavidad torácica. Además del pericardio Contiene, el corazón, el origen de los grandes vasos (aorta ascendente, tronco pulmonar y VCS), diversos nervios y pequeños vasos.
El pericardio es un saco fibroseroso, flexible y extensible que rodea al corazón y a la raíz del los grandes vasos.
Tiene importantes funciones como:
La disminución de la fricción o rozamiento del corazón en su actividad continua, así como la función de barrera a infecciones originadas en las estructuras adyacentes (pleuras, pulmón y mediastino).
Mantiene el corazón en posición fija, mediante sus uniones ligamentosas con esternón, columna dorsal y diafragma, lo que evitaría la torsión y desplazamiento que ocurrirían cuando el individuo se mueve, salta, etc.
Limita la dilatación miocárdica excesiva y mantiene de una complianza normal, así el mantenimiento de una "forma óptima del corazón".
COMPONENTES
Tiene dos componentes, el pericardio fibroso y el pericardio seroso.
Pericardio Fibroso es una capa externa de tejido conjuntivo resistente que establece los límites del mediastino medio, formado por fibrillas colágenas dispuestas en distintas direcciones dentro de una matriz de tejido conectivo que contiene fibrillas de elastina.
Pericardio Seroso formado por células mesoteliales, es fino y esta formado por dos partes:
· La capa parietal: que recubre la superficie interna de la lámina fibrosa.
· La capa visceral (epicardio): esta se adhiere al corazón y forma la cubierta externa.
Las capas visceral y parietal del pericardio seroso son continuas en la raíz de los grandes vasos. El estrecho espacio creado entre las dos capas del pericardio seroso recibe el nombre de cavidad pericárdica, este espacio permite el movimiento sin restricciones del corazón.
Cavidad Pericárdica: contiene una pequeña cantidad de líquido lubricante que permite que las capas visceral y parietal puedan deslizarse fácilmente una sobre otra. El líquido pericárdico se dispone aproximadamente en un volumen entre 15 y 50 ml, distribuido como una fina capa que envuelve al corazón y salida de los grandes vasos. Se trata de un líquido claro, que es seroso y lubricante, formado por las células del pericardio visceral, las cuales intervienen no solo en su formación sino también en el intercambio de líquidos y electrolitos con el sistema vascular.
Pericardio Fibroso
Es la capa fibrosa externa y dura del saco pericárdico, tiene forma de cono, su base esta en el diafragma y el vértice se continua con la capa adventicia de los grandes vasos.
El pericardio esta gobernado por los movimientos del corazón y de los grandes vasos, el esternón y el diafragma por las diferentes uniones de la capa fibrosa, con las estructuras adyacentes:
· La base esta unida al tendón central del diafragma por el ligamento pericardicofrénico, ya una pequeña zona muscular del diafragma en el lado izquierdo.
· Anteriormente se une a la superficie posterior del esternón a través de los ligamentos esternopericárdicos.
· En la cara posterior el pericardio fibroso esta unido a estructuras del mediastino posterior por tejido conjuntivo laxo.
Estas inserciones ayudan a mantener la posición del corazón dentro de la cavidad torácica. El saco también limita la distensión cardiaca, protege al corazón de un llenado repentino por su inflexibilidad, además se relaciona íntimamente con los vasos que lo atraviesan por la parte superior. La aorta ascendente extiende el pericardio por la cara superior hasta la altura del ángulo esternal.
Pericardio Seroso
La capa parietal del pericardio seroso se continúa con la capa visceral del mismo, entorno a la raíz de los grandes vasos. Estas reflexiones del pericardio seroso producen dos zonas:
· Una superior, rodeando alas arterias, aorta y tronco pulmonar.( seno pericárdico transverso)
· La segunda más posterior rodeando a las venas, vena cava superior e inferior y venas pulmonares. (seno pericárdico oblicuo).
· Seno Pericárdico Oblicuo:
La zona de reflexión que rodea las venas, tiene forma de “j”, y el fondo de saco que forma al interior de la misma, posterior al atrio izquierdo, es el seno pericárdico oblicuo.
A medida que se desarrollan y expanden las venas del corazón, la reflexión pericárdica que las rodea da origen al seno pericárdico oblicuo, esta limitado lateralmente por las reflexiones pericárdicas que rodean a las venas pulmonares y a la VCI, y posteriormente por el pericardio que recubre la cara anterior del esófago. A este seno se pude acceder por la cara inferior y deja pasar varios dedos; sin embargo los dedos no pueden rodear las estructuras porque el seno es un fondo de saco ciego.
Parte posterior del saco pericárdico mostrando las reflexiones del pericardio seroso
· Seno Pericárdico Transverso:
Una comunicación entre las zonas de reflexión del pericardio seroso es el seno pericárdico transverso. Este seno se localiza posterior a la aorta ascendente y el tronco pulmonar, anterior a la vena cava superior, y superior al atrio izquierdo.
Significado quirúrgico del seno transverso
Cuando el pericardio se abre durante una intervención quirúrgica, un dedo colocado en el seno transverso por detrás de la aorta y el tronco pulmonar, se separa las arterias de las venas.
Si se coloca una mano bajo el ápex del corazón y mueve superiormente se desliza hacia el seno oblicuo.
Estos senos surgen durante el desarrollo del corazón como consecuencia del pliegue el tubo cardíaco primitivo. A medida que se pliega el tubo cardíaco, el extremo venoso se mueve en sentido posterior, quedando adyacente al extremo arterial, del que se separa por el seno pericárdico transverso.
VASOS
Irrigación
La irrigación arterial del pericardio proviene de una fina rama de la arteria torácica interna, la arteria pericardicofrénica, que sigue un curso paralelo al nervio frénico en su dirección al diafragma, otras pequeñas ramas provienen de:
Arteria musculofrénica (rama terminal de la arteria torácica interna).
Arterias bronquiales, esofágicas, frénica superior, y ramas de la aorta torácica.
Arterias coronarias (capa visceral del pericardio seroso)
Drenaje venoso
Venas pericardicofrénicas, afluentes de las venas braquiocefálicas (o torácicas internas), y diversas afluentes del sistema venoso ázigos.
INERVACIÓN
Dada por:
Los nervios frénicos (C3 a C5), principal fuente de las fibras sensitivas. Es importante observar que la sensibilidad somática (dolor), del pericardio parietal es conducida por este nervio. Por esta razón, el dolor referido de la patología pericárdica puede localizarse en la región supraclavicular del hombro.
Par craneal X neumogástrico, de función desconocida.
Troncos simpáticos vasomotores.
PATOLOGÍAS
Pericarditis
Es una patología inflamatoria del pericardio. Las causas habituales son las infecciones virales y bacterianas, la enfermedad sistémica (ej. La insuficiencia renal crónica), y después de un infarto de miocardio.
Los pacientes con pericarditis al igual que e el infarto de miocardio, refieren un dolor centrotorácico continuo que puede irradiar a uno de los dos brazos. A diferencia del infarto de miocardio, el dolor de la pericarditis puede aliviarse sentándose inclinado hacia delante. Las dos patologías pueden distinguirse mediante el ECG.
Derrame Pericárdico
Normalmente, solo existe una mínima cantidad de líquido entre las capas visceral y parietal del pericardio seroso. En ciertas ocasiones este espacio puede estar lleno de un exceso de liquido (derrame pericárdico). Debido a que el pericardio fibroso es una estructura relativamente fija que no se puede expandir con facilidad, una acumulación rápida de exceso de liquido en el interior del saco pericárdico comprime el corazón (taponamiento cardiaco) produciendo un fallo biventricular.
Pericarditis constrictiva
Un engrosamiento patológico del saco pericárdico, puede comprimir el corazón, dificultando la función cardiaca y llevando al fallo cardiaco.
El pericardio esta contenido en el mediastino medio que se localiza centralmente en la cavidad torácica. Además del pericardio Contiene, el corazón, el origen de los grandes vasos (aorta ascendente, tronco pulmonar y VCS), diversos nervios y pequeños vasos.
El pericardio es un saco fibroseroso, flexible y extensible que rodea al corazón y a la raíz del los grandes vasos.
Tiene importantes funciones como:
La disminución de la fricción o rozamiento del corazón en su actividad continua, así como la función de barrera a infecciones originadas en las estructuras adyacentes (pleuras, pulmón y mediastino).
Mantiene el corazón en posición fija, mediante sus uniones ligamentosas con esternón, columna dorsal y diafragma, lo que evitaría la torsión y desplazamiento que ocurrirían cuando el individuo se mueve, salta, etc.
Limita la dilatación miocárdica excesiva y mantiene de una complianza normal, así el mantenimiento de una "forma óptima del corazón".
COMPONENTES
Tiene dos componentes, el pericardio fibroso y el pericardio seroso.
Pericardio Fibroso es una capa externa de tejido conjuntivo resistente que establece los límites del mediastino medio, formado por fibrillas colágenas dispuestas en distintas direcciones dentro de una matriz de tejido conectivo que contiene fibrillas de elastina.
Pericardio Seroso formado por células mesoteliales, es fino y esta formado por dos partes:
· La capa parietal: que recubre la superficie interna de la lámina fibrosa.
· La capa visceral (epicardio): esta se adhiere al corazón y forma la cubierta externa.
Las capas visceral y parietal del pericardio seroso son continuas en la raíz de los grandes vasos. El estrecho espacio creado entre las dos capas del pericardio seroso recibe el nombre de cavidad pericárdica, este espacio permite el movimiento sin restricciones del corazón.
Cavidad Pericárdica: contiene una pequeña cantidad de líquido lubricante que permite que las capas visceral y parietal puedan deslizarse fácilmente una sobre otra. El líquido pericárdico se dispone aproximadamente en un volumen entre 15 y 50 ml, distribuido como una fina capa que envuelve al corazón y salida de los grandes vasos. Se trata de un líquido claro, que es seroso y lubricante, formado por las células del pericardio visceral, las cuales intervienen no solo en su formación sino también en el intercambio de líquidos y electrolitos con el sistema vascular.
Pericardio Fibroso
Es la capa fibrosa externa y dura del saco pericárdico, tiene forma de cono, su base esta en el diafragma y el vértice se continua con la capa adventicia de los grandes vasos.
El pericardio esta gobernado por los movimientos del corazón y de los grandes vasos, el esternón y el diafragma por las diferentes uniones de la capa fibrosa, con las estructuras adyacentes:
· La base esta unida al tendón central del diafragma por el ligamento pericardicofrénico, ya una pequeña zona muscular del diafragma en el lado izquierdo.
· Anteriormente se une a la superficie posterior del esternón a través de los ligamentos esternopericárdicos.
· En la cara posterior el pericardio fibroso esta unido a estructuras del mediastino posterior por tejido conjuntivo laxo.
Estas inserciones ayudan a mantener la posición del corazón dentro de la cavidad torácica. El saco también limita la distensión cardiaca, protege al corazón de un llenado repentino por su inflexibilidad, además se relaciona íntimamente con los vasos que lo atraviesan por la parte superior. La aorta ascendente extiende el pericardio por la cara superior hasta la altura del ángulo esternal.
Pericardio Seroso
La capa parietal del pericardio seroso se continúa con la capa visceral del mismo, entorno a la raíz de los grandes vasos. Estas reflexiones del pericardio seroso producen dos zonas:
· Una superior, rodeando alas arterias, aorta y tronco pulmonar.( seno pericárdico transverso)
· La segunda más posterior rodeando a las venas, vena cava superior e inferior y venas pulmonares. (seno pericárdico oblicuo).
· Seno Pericárdico Oblicuo:
La zona de reflexión que rodea las venas, tiene forma de “j”, y el fondo de saco que forma al interior de la misma, posterior al atrio izquierdo, es el seno pericárdico oblicuo.
A medida que se desarrollan y expanden las venas del corazón, la reflexión pericárdica que las rodea da origen al seno pericárdico oblicuo, esta limitado lateralmente por las reflexiones pericárdicas que rodean a las venas pulmonares y a la VCI, y posteriormente por el pericardio que recubre la cara anterior del esófago. A este seno se pude acceder por la cara inferior y deja pasar varios dedos; sin embargo los dedos no pueden rodear las estructuras porque el seno es un fondo de saco ciego.
· Seno Pericárdico Transverso:
Una comunicación entre las zonas de reflexión del pericardio seroso es el seno pericárdico transverso. Este seno se localiza posterior a la aorta ascendente y el tronco pulmonar, anterior a la vena cava superior, y superior al atrio izquierdo.
Significado quirúrgico del seno transverso
Cuando el pericardio se abre durante una intervención quirúrgica, un dedo colocado en el seno transverso por detrás de la aorta y el tronco pulmonar, se separa las arterias de las venas.
Si se coloca una mano bajo el ápex del corazón y mueve superiormente se desliza hacia el seno oblicuo.
Estos senos surgen durante el desarrollo del corazón como consecuencia del pliegue el tubo cardíaco primitivo. A medida que se pliega el tubo cardíaco, el extremo venoso se mueve en sentido posterior, quedando adyacente al extremo arterial, del que se separa por el seno pericárdico transverso.
VASOS
Irrigación
La irrigación arterial del pericardio proviene de una fina rama de la arteria torácica interna, la arteria pericardicofrénica, que sigue un curso paralelo al nervio frénico en su dirección al diafragma, otras pequeñas ramas provienen de:
Arteria musculofrénica (rama terminal de la arteria torácica interna).
Arterias bronquiales, esofágicas, frénica superior, y ramas de la aorta torácica.
Arterias coronarias (capa visceral del pericardio seroso)
Drenaje venoso
Venas pericardicofrénicas, afluentes de las venas braquiocefálicas (o torácicas internas), y diversas afluentes del sistema venoso ázigos.
INERVACIÓN
Dada por:
Los nervios frénicos (C3 a C5), principal fuente de las fibras sensitivas. Es importante observar que la sensibilidad somática (dolor), del pericardio parietal es conducida por este nervio. Por esta razón, el dolor referido de la patología pericárdica puede localizarse en la región supraclavicular del hombro.
Par craneal X neumogástrico, de función desconocida.
Troncos simpáticos vasomotores.
PATOLOGÍAS
Pericarditis
Es una patología inflamatoria del pericardio. Las causas habituales son las infecciones virales y bacterianas, la enfermedad sistémica (ej. La insuficiencia renal crónica), y después de un infarto de miocardio.
Los pacientes con pericarditis al igual que e el infarto de miocardio, refieren un dolor centrotorácico continuo que puede irradiar a uno de los dos brazos. A diferencia del infarto de miocardio, el dolor de la pericarditis puede aliviarse sentándose inclinado hacia delante. Las dos patologías pueden distinguirse mediante el ECG.
Derrame Pericárdico
Normalmente, solo existe una mínima cantidad de líquido entre las capas visceral y parietal del pericardio seroso. En ciertas ocasiones este espacio puede estar lleno de un exceso de liquido (derrame pericárdico). Debido a que el pericardio fibroso es una estructura relativamente fija que no se puede expandir con facilidad, una acumulación rápida de exceso de liquido en el interior del saco pericárdico comprime el corazón (taponamiento cardiaco) produciendo un fallo biventricular.
Pericarditis constrictiva
Un engrosamiento patológico del saco pericárdico, puede comprimir el corazón, dificultando la función cardiaca y llevando al fallo cardiaco.
PERICARDIO
El pericardio esta contenido en el mediastino medio que se localiza centralmente en la cavidad torácica. Además del pericardio Contiene, el corazón, el origen de los grandes vasos (aorta ascendente, tronco pulmonar y VCS), diversos nervios y pequeños vasos.
El pericardio es un saco fibroseroso, flexible y extensible que rodea al corazón y a la raíz del los grandes vasos.
Tiene importantes funciones como:
La disminución de la fricción o rozamiento del corazón en su actividad continua, así como la función de barrera a infecciones originadas en las estructuras adyacentes (pleuras, pulmón y mediastino).
Mantiene el corazón en posición fija, mediante sus uniones ligamentosas con esternón, columna dorsal y diafragma, lo que evitaría la torsión y desplazamiento que ocurrirían cuando el individuo se mueve, salta, etc.
Limita la dilatación miocárdica excesiva y mantiene de una complianza normal, así el mantenimiento de una "forma óptima del corazón".
COMPONENTES
Tiene dos componentes, el pericardio fibroso y el pericardio seroso.
Pericardio Fibroso es una capa externa de tejido conjuntivo resistente que establece los límites del mediastino medio, formado por fibrillas colágenas dispuestas en distintas direcciones dentro de una matriz de tejido conectivo que contiene fibrillas de elastina.
Pericardio Seroso formado por células mesoteliales, es fino y esta formado por dos partes:
· La capa parietal: que recubre la superficie interna de la lámina fibrosa.
· La capa visceral (epicardio): esta se adhiere al corazón y forma la cubierta externa.
Las capas visceral y parietal del pericardio seroso son continuas en la raíz de los grandes vasos. El estrecho espacio creado entre las dos capas del pericardio seroso recibe el nombre de cavidad pericárdica, este espacio permite el movimiento sin restricciones del corazón.
Cavidad Pericárdica: contiene una pequeña cantidad de líquido lubricante que permite que las capas visceral y parietal puedan deslizarse fácilmente una sobre otra. El líquido pericárdico se dispone aproximadamente en un volumen entre 15 y 50 ml, distribuido como una fina capa que envuelve al corazón y salida de los grandes vasos. Se trata de un líquido claro, que es seroso y lubricante, formado por las células del pericardio visceral, las cuales intervienen no solo en su formación sino también en el intercambio de líquidos y electrolitos con el sistema vascular.
Pericardio Fibroso
Es la capa fibrosa externa y dura del saco pericárdico, tiene forma de cono, su base esta en el diafragma y el vértice se continua con la capa adventicia de los grandes vasos.
El pericardio esta gobernado por los movimientos del corazón y de los grandes vasos, el esternón y el diafragma por las diferentes uniones de la capa fibrosa, con las estructuras adyacentes:
· La base esta unida al tendón central del diafragma por el ligamento pericardicofrénico, ya una pequeña zona muscular del diafragma en el lado izquierdo.
· Anteriormente se une a la superficie posterior del esternón a través de los ligamentos esternopericárdicos.
· En la cara posterior el pericardio fibroso esta unido a estructuras del mediastino posterior por tejido conjuntivo laxo.
Estas inserciones ayudan a mantener la posición del corazón dentro de la cavidad torácica. El saco también limita la distensión cardiaca, protege al corazón de un llenado repentino por su inflexibilidad, además se relaciona íntimamente con los vasos que lo atraviesan por la parte superior. La aorta ascendente extiende el pericardio por la cara superior hasta la altura del ángulo esternal.
Pericardio Seroso
La capa parietal del pericardio seroso se continúa con la capa visceral del mismo, entorno a la raíz de los grandes vasos. Estas reflexiones del pericardio seroso producen dos zonas:
· Una superior, rodeando alas arterias, aorta y tronco pulmonar.( seno pericárdico transverso)
· La segunda más posterior rodeando a las venas, vena cava superior e inferior y venas pulmonares. (seno pericárdico oblicuo).
· Seno Pericárdico Oblicuo:
La zona de reflexión que rodea las venas, tiene forma de “j”, y el fondo de saco que forma al interior de la misma, posterior al atrio izquierdo, es el seno pericárdico oblicuo.
A medida que se desarrollan y expanden las venas del corazón, la reflexión pericárdica que las rodea da origen al seno pericárdico oblicuo, esta limitado lateralmente por las reflexiones pericárdicas que rodean a las venas pulmonares y a la VCI, y posteriormente por el pericardio que recubre la cara anterior del esófago. A este seno se pude acceder por la cara inferior y deja pasar varios dedos; sin embargo los dedos no pueden rodear las estructuras porque el seno es un fondo de saco ciego.
Parte posterior del saco pericárdico mostrando las reflexiones del pericardio seroso
· Seno Pericárdico Transverso:
Una comunicación entre las zonas de reflexión del pericardio seroso es el seno pericárdico transverso. Este seno se localiza posterior a la aorta ascendente y el tronco pulmonar, anterior a la vena cava superior, y superior al atrio izquierdo.
Significado quirúrgico del seno transverso
Cuando el pericardio se abre durante una intervención quirúrgica, un dedo colocado en el seno transverso por detrás de la aorta y el tronco pulmonar, se separa las arterias de las venas.
Si se coloca una mano bajo el ápex del corazón y mueve superiormente se desliza hacia el seno oblicuo.
Estos senos surgen durante el desarrollo del corazón como consecuencia del pliegue el tubo cardíaco primitivo. A medida que se pliega el tubo cardíaco, el extremo venoso se mueve en sentido posterior, quedando adyacente al extremo arterial, del que se separa por el seno pericárdico transverso.
VASOS
Irrigación
La irrigación arterial del pericardio proviene de una fina rama de la arteria torácica interna, la arteria pericardicofrénica, que sigue un curso paralelo al nervio frénico en su dirección al diafragma, otras pequeñas ramas provienen de:
Arteria musculofrénica (rama terminal de la arteria torácica interna).
Arterias bronquiales, esofágicas, frénica superior, y ramas de la aorta torácica.
Arterias coronarias (capa visceral del pericardio seroso)
Drenaje venoso
Venas pericardicofrénicas, afluentes de las venas braquiocefálicas (o torácicas internas), y diversas afluentes del sistema venoso ázigos.
INERVACIÓN
Dada por:
Los nervios frénicos (C3 a C5), principal fuente de las fibras sensitivas. Es importante observar que la sensibilidad somática (dolor), del pericardio parietal es conducida por este nervio. Por esta razón, el dolor referido de la patología pericárdica puede localizarse en la región supraclavicular del hombro.
Par craneal X neumogástrico, de función desconocida.
Troncos simpáticos vasomotores.
PATOLOGÍAS
Pericarditis
Es una patología inflamatoria del pericardio. Las causas habituales son las infecciones virales y bacterianas, la enfermedad sistémica (ej. La insuficiencia renal crónica), y después de un infarto de miocardio.
Los pacientes con pericarditis al igual que e el infarto de miocardio, refieren un dolor centrotorácico continuo que puede irradiar a uno de los dos brazos. A diferencia del infarto de miocardio, el dolor de la pericarditis puede aliviarse sentándose inclinado hacia delante. Las dos patologías pueden distinguirse mediante el ECG.
Derrame Pericárdico
Normalmente, solo existe una mínima cantidad de líquido entre las capas visceral y parietal del pericardio seroso. En ciertas ocasiones este espacio puede estar lleno de un exceso de liquido (derrame pericárdico). Debido a que el pericardio fibroso es una estructura relativamente fija que no se puede expandir con facilidad, una acumulación rápida de exceso de liquido en el interior del saco pericárdico comprime el corazón (taponamiento cardiaco) produciendo un fallo biventricular.
Pericarditis constrictiva
Un engrosamiento patológico del saco pericárdico, puede comprimir el corazón, dificultando la función cardiaca y llevando al fallo cardiaco.
Sistema de conducción del corazón por: LAURA MARIA LOPEZ U.
SISTEMA DE CONDUCCION CARDIACA
La secuencia del ciclo cardiaco se basa en la contracción de los dos atrios a la vez y los dos ventrículos a la vez como una sola bomba.
El sistema de conducción es el encargado de coordinar esta contracción a través de células especializadas y fibras de conducción que inician y conducen los impulsos eléctricos permitiendo el buen funcionamiento del corazón. Este sistema se puede lesionar funcionado de manera inadecuada debido a la disminución del flujo sanguíneo coronario generando alteraciones en el ritmo cardiaco y en la contracción de las cavidades del corazón.
El sistema de conducción cardiaca está compuesto por:
NODO SINUSAL
(Marcapasos del corazón)
Es un pequeño tejido nodal con fibras cardiacas especializadas que se encuentra ubicado en la pared posterolateral superior del atrio derecho, en la profundidad del epicardio cerca al extremo superior del surco terminal, Se denomina marcapasos del corazón ya que comienza y regula los impulsos de contracción. Normalmente se generan 70 impulsos por minuto.
Las fibras del nodo sinusal se conectan con las fibras musculares atriales permitiendo la propagación del potencial de acción rápidamente por la pared del musculo atrial.
La irrigación del nodo sinusal está dada por la arteria nodo sinusal, rama de la arteria coronaria derecha, es importante tener en cuenta que en algunas personas es rama de la arteria coronaria izquierda.
El nodo sinusal recibe inervación simpática y parasimpática, la inervación simpática estimula al nodo generando aumento en los impulsos y aceleración en la frecuencia cardiaca y la inervación parasimpática disminuye la generación de impulsos por parte del nodo sinusal bajando la frecuencia cardiaca.
VIAS INTERNODULARES
(Transmisión del impulso hacia el nodo atrioventricular)
La velocidad de conducción en gran parte del musculo atrial es de 0.3 m/s pero existen 3 pequeñas bandas denominadas vías internodulares anterior, media y posterior ubicadas en las paredes atriales anterior, lateral y posterior terminando en el nodo atrioventricular en las que el impulso se propaga de manera más rápida tardando tan solo 0.03 segundos en llegar puesto que cuenta con fibras de conducción especializadas.
NODO ATRIOVENTRICULAR
El nodo atrioventricular es un pequeño tejido nodal situado en la región posteroinferior del tabique interatrial cerca del orificio del seno coronario.
El impulso cardiaco generado en el nodo sinusal no viaja de los atrios a los ventrículos rápidamente ya que se necesita algo más de tiempo para el llenado de los ventrículos antes de su contracción (sístole ventricular), por esta razón el nodo atrioventricular es el encargado de generar un retraso de 0.09 segundos que son necesarios para la diástole ventricular.
El nodo atrioventricular se encuentra irrigado por una arteria que lleva su mismo nombre, esta arteria es rama de la arteria coronaria derecha y en el 20 % de las personas es rama de la arteria coronaria izquierda.
HAZ AV Y FIBRAS DE PURKINJE
El haz AV sale del nodo atrioventricular y se encuentra ubicada debajo del endocardio, lleva el estimulo a la parte medial de los ventrículos y entre las porciones membranosas y muscular del tabique interventricular se divide en las ramas derecha e izquierda del haz, cada una de ellas se dirige hacia la punta de su respectivo ventrículo generándose unas ramas subendocardicas (fibras de purkinje) que se extienden por las paredes de los mismos.
Las divisiones subendocardicas de la rama derecha estimulan el musculo del tabique interventricular y la pared del ventrículo derecho, estas se dirigen también hacia el musculo papilar anterior a través de la trabecula septomarginal.
La rama izquierda se divide en ramas subendocardicas que llevan el estimulo al tabique interventricular, músculos papilares anterior y posterior así como también llevan la estimulación a la pared del ventrículo izquierdo.
La conducción desde que el impulso entra por el haz AV hasta que sale por las terminaciones de las fibras de purkinje tarda 0.04 segundos y casi de inmediato se da la propagación por toda la masa del musculo ventricular.
Las fibras de purkinje conducen los impulsos a una velocidad 150 veces mayor que algunas de las fibras del nodo atrioventricular debido a la gran permeabilidad de las uniones en hendidura de los discos intercalares facilitando el paso de iones de una célula a otra y generando una propagación rápida por el resto del musculo ventricular.
En la figura 10-3 se observa como el impulso tarda en llegar hasta la fibras de purkinje 0.16 segundos.
CONCLUSION
El impulso eléctrico cardiaco se genera en el nodo sinusal y se propaga de manera rápida por el musculo atrial.
A través de las vías internodulares se conduce el impulso al nodo atrioventricular en donde es retrasado permitiendo así la diástole ventricular, luego este impulso para generar la contracción ventricular se dirige hacia el haz AV, su rama derecha e izquierda y finalmente las fibras de purkinje que van a estimular los ventrículos para una contracción de sus paredes y de los músculos papilares de una manera casi instantánea.
La secuencia del ciclo cardiaco se basa en la contracción de los dos atrios a la vez y los dos ventrículos a la vez como una sola bomba.
El sistema de conducción es el encargado de coordinar esta contracción a través de células especializadas y fibras de conducción que inician y conducen los impulsos eléctricos permitiendo el buen funcionamiento del corazón. Este sistema se puede lesionar funcionado de manera inadecuada debido a la disminución del flujo sanguíneo coronario generando alteraciones en el ritmo cardiaco y en la contracción de las cavidades del corazón.
El sistema de conducción cardiaca está compuesto por:
NODO SINUSAL
(Marcapasos del corazón)
Es un pequeño tejido nodal con fibras cardiacas especializadas que se encuentra ubicado en la pared posterolateral superior del atrio derecho, en la profundidad del epicardio cerca al extremo superior del surco terminal, Se denomina marcapasos del corazón ya que comienza y regula los impulsos de contracción. Normalmente se generan 70 impulsos por minuto.
Las fibras del nodo sinusal se conectan con las fibras musculares atriales permitiendo la propagación del potencial de acción rápidamente por la pared del musculo atrial.
La irrigación del nodo sinusal está dada por la arteria nodo sinusal, rama de la arteria coronaria derecha, es importante tener en cuenta que en algunas personas es rama de la arteria coronaria izquierda.
El nodo sinusal recibe inervación simpática y parasimpática, la inervación simpática estimula al nodo generando aumento en los impulsos y aceleración en la frecuencia cardiaca y la inervación parasimpática disminuye la generación de impulsos por parte del nodo sinusal bajando la frecuencia cardiaca.
VIAS INTERNODULARES
(Transmisión del impulso hacia el nodo atrioventricular)
La velocidad de conducción en gran parte del musculo atrial es de 0.3 m/s pero existen 3 pequeñas bandas denominadas vías internodulares anterior, media y posterior ubicadas en las paredes atriales anterior, lateral y posterior terminando en el nodo atrioventricular en las que el impulso se propaga de manera más rápida tardando tan solo 0.03 segundos en llegar puesto que cuenta con fibras de conducción especializadas.
NODO ATRIOVENTRICULAR
El nodo atrioventricular es un pequeño tejido nodal situado en la región posteroinferior del tabique interatrial cerca del orificio del seno coronario.
El impulso cardiaco generado en el nodo sinusal no viaja de los atrios a los ventrículos rápidamente ya que se necesita algo más de tiempo para el llenado de los ventrículos antes de su contracción (sístole ventricular), por esta razón el nodo atrioventricular es el encargado de generar un retraso de 0.09 segundos que son necesarios para la diástole ventricular.
El nodo atrioventricular se encuentra irrigado por una arteria que lleva su mismo nombre, esta arteria es rama de la arteria coronaria derecha y en el 20 % de las personas es rama de la arteria coronaria izquierda.
HAZ AV Y FIBRAS DE PURKINJE
El haz AV sale del nodo atrioventricular y se encuentra ubicada debajo del endocardio, lleva el estimulo a la parte medial de los ventrículos y entre las porciones membranosas y muscular del tabique interventricular se divide en las ramas derecha e izquierda del haz, cada una de ellas se dirige hacia la punta de su respectivo ventrículo generándose unas ramas subendocardicas (fibras de purkinje) que se extienden por las paredes de los mismos.
Las divisiones subendocardicas de la rama derecha estimulan el musculo del tabique interventricular y la pared del ventrículo derecho, estas se dirigen también hacia el musculo papilar anterior a través de la trabecula septomarginal.
La rama izquierda se divide en ramas subendocardicas que llevan el estimulo al tabique interventricular, músculos papilares anterior y posterior así como también llevan la estimulación a la pared del ventrículo izquierdo.
La conducción desde que el impulso entra por el haz AV hasta que sale por las terminaciones de las fibras de purkinje tarda 0.04 segundos y casi de inmediato se da la propagación por toda la masa del musculo ventricular.
Las fibras de purkinje conducen los impulsos a una velocidad 150 veces mayor que algunas de las fibras del nodo atrioventricular debido a la gran permeabilidad de las uniones en hendidura de los discos intercalares facilitando el paso de iones de una célula a otra y generando una propagación rápida por el resto del musculo ventricular.
En la figura 10-3 se observa como el impulso tarda en llegar hasta la fibras de purkinje 0.16 segundos.
CONCLUSION
El impulso eléctrico cardiaco se genera en el nodo sinusal y se propaga de manera rápida por el musculo atrial.
A través de las vías internodulares se conduce el impulso al nodo atrioventricular en donde es retrasado permitiendo así la diástole ventricular, luego este impulso para generar la contracción ventricular se dirige hacia el haz AV, su rama derecha e izquierda y finalmente las fibras de purkinje que van a estimular los ventrículos para una contracción de sus paredes y de los músculos papilares de una manera casi instantánea.
domingo, 13 de marzo de 2011
Inervación del corazón por: JEISSON ANDRÉS HINCAPIÉ CARVAJAL
INERVACIÓN DEL CORAZÓN.
Los nervios que llegan al corazón regulan la frecuencia cardiaca de generación y la conducción del impulso cardiaco, pero no lo inician, ya que el corazón genera su propio impulso.
El corazón es inervado por las fibras nerviosas autonómicas del plexo cardíaco, el cual a menudo se divide artificialmente en porción superficial y profunda. Esta red nerviosa se describe más frecuentemente como discurriendo sobre la superficie anterior de la bifurcación de la tráquea. Por otro lado, su primera relación es la cara posterior de la aorta ascendente y la bifurcación del tronco pulmonar.
El plexo cardíaco está formado por fibras simpáticas y parasimpáticas que se dirigen al corazón. Las fibras se distribuyen a lo largo de los vasos coronarios y los componentes del sistema de conducción, principalmente el nodo sinoatrial.
v Inervación simpática:
Se realiza a través de fibras presinápticas, con los cuerpos celulares en las columnas celulares intermediolaterales (IML) de los cinco o seis segmentos superiores de la medula espinal, y las fibras postsinápticas, con los cuerpos celulares en los ganglios paravertebrales cervicales y torácicos superiores de los troncos simpáticos. Las fibras postsinápticas cruzan los nervios esplácnicos cardiopulmonaresy el plexo cardíaco para finalizar en los nodos sinoatrial (SA) y atrioventricular (AV) y en relación con las terminaciones de las fibras parasimpáticas de las arterias coronarias.
La estimulación simpática causa:
· Aumento de la frecuencia cardíaca.
· Impulsa la conducción.
· Fuerza de contracción.
· Y, al mismo tiempo, aumenta el flujo sanguíneo a través de los vasos coronarios para soportar el aumento de actividad.
La estimulación adrenérgica del nodo SA y del tejido de conducción aumenta la frecuencia de despolarización de las células del marcapasos al mismo tiempo que aumenta la conducción atrioventricular. La estimulación adrenérgica directa desde las fibras nerviosas simpáticas, además de la estimulación hormonal (adrenal) indirecta aumenta la contractilidad atrial y ventricular. La mayoría de los receptores adrenérgicos en los vasos coronarios son β2, provocan relajación (o tal vez inhibición del musculo liso vascular y, por tanto, dilatación de las arterias. Esto aporta más oxigeno y nutrientes al miocardio durante periodos de aumento de actividad.
v Inervación parasimpática:
Se realiza a partir de fibras sinápticas de los nervios neumogástricos. Las células parasimpáticas postsinápticas (ganglios intrínsecos) se localizan en la pared atrial y tabique interatrial cerca de los nodos SA y AV a lo largo de las arterias coronarias. La estimulación simpática:
· Enlentece la frecuencia cardiaca.
· Reduce la fuerza de contracción.
· Contrae las arterias coronarias, ahorrando energía entre periodos de aumento de demanda.
Las fibras parasimpáticas postsinápticas liberan acetilcolina, la cual se une a receptores muscarínicos para:
ü Enlentecer la frecuencia de despolarización de las células del marcapasos.
ü Enlentecer la conducción atrioventricular.
ü Disminuir la contractilidad atrial.
NERVIOS CARDÍACOS DEL SIMPÁTICO:
Están representados por tres nervios que tienen su origen en los ganglios cervicales superior, medio e inferior del tronco simpático. Los nervios cardíacos cervical superior y medio siguen a las arterias carótidas y contribuyen a formar plexos cardíacos, pasando por detrás de la aorta. El nervio cardíaco cervical inferior, más posterior y más corto, llega también por detrás de la aorta.
NERVIOS CARDÍACOS DEL PARASIMPÁTICO:
Se distribuyen igualmente nervios cardíacos cervicales superficiales e inferiores y nervios cardíacos torácicos. Estos son más difíciles de identificar que los nervios cardíacos del simpático, por el mayor número de raíces nerviosas que los forman. Los primeros nacen del segmento cervical del neumogástrico, a alturas variables. Los segundos provienen del nervio laríngeo recurrente a la derecha y del neumogástrico intratorácico a la izquierda. En cuanto a los nervios torácicos, se originan del laríngeo recurrente a la izquierda y del neumogástrico intratorácico a la derecha. La mayor parte de los nervios cardíacos del neumogástrico (pero no todos) pasan delante de la aorta.
PLEXOS CARDÍACOS.
Llegamos al arco aórtico, los nervios cardíacos del simpático y del parasimpático se comunican ampliamente entre sí. Forman un plexo superficial anterior, preaórtico, y un plexo profundo posterior, retroaórtico. Estos dos plexos se comunican entre sí por ramas que pasan por debajo del arco aórtico. Así se constituye un grupo nervioso, el plexo subaórtico. Este se halla situado medialmente al ligamento arterioso, arriba y a la derecha de la arteria pulmonar izquierda. El ganglio cardíaco superior, cuando existe, se encuentra aquí; el ganglio cardíaco inferior está situado a nivel de la cara posterior del atrio izquierdo.
RAMAS DE LOS PLEXOS CARDÍACOS:
Se disponen en dos grupos, donde os nervios continúan comunicándose ampliamente.
v NERVIOS DEL PEDÍCULO ARTERIAL.
Éstos se reúnen alrededor de la aorta y del tronco pulmonar, tanto adelante como atrás de éstos. Son nervios mixtos en los que reúnen fibras neumogástricos y simpáticas. Estas fibras se originan en la parte superior de los troncos de donde emanan. Llegamos a la base del corazón, los nervios del pedículo arterial se agrupan alrededor de las arterias coronarias, para las cuales constituyen una vaina nerviosa densa.
Los nervios de las arterias coronarias pertenecen al grupo nervios del pedicuro arterial. Todos nacen en los plexos preaórtico y subaórtico.
v NERVIOS DEL PEDÍCULO VENOSO.
Proceden de las pociones inferiores (intratorácicas) del neumogástrico y del tronco simpático. Pasan por detrás de la bifurcación del tronco pulmonar. Algunos llegan al miocardio siguiendo la VCI, otros siguen la cara posterior del atrio izquierdo, del atrio izquierdo, del atrio derecho o la cara inferior de los ventrículos. Estos nervios tienen un trayecto independiente de las arterias del corazón y abordan a este penetrando por la persistencia del resto del mesocardio posterior.
v DISTRIBUCIÓN INTRACARDÍACA.
Comprende una red subepicárdica superficial y redes profundas que se unen en el miocardio para constituir una red subendocárdica. En su trayecto, los nervios del corazón presentan numerosos engrosamientos, a menudo microscópicos.
INERVACIÓN SENSITIVA.
Las principales fibras de las terminaciones sensitivas complejas en el corazón ascienden por los nervios neumogástricos.
Las terminaciones libres se presentan en el tejido conectivo del corazón y en la adventicia de los vasos sanguíneos. Sus fibras principales se dirigen a las proporciones torácica y cervical inferior de los troncos simpáticos. Penetran en la médula espinal por medio de las cuatro o cinco raíces dorsales torácicas superiores. La sección de estas raíces dorsales o ramos comunicantes que corresponden a los nervios espinales, generalmente suprime el dolor cardíaco. Habitualmente este se refiere al hombro izquierdo y el lado interno del brazo, el antebrazo y la mano izquierdo (distribución ulnar), aunque también puede sentirse en el lado del tórax y ocasionalmente en el cuello, el oído o la mandíbula, o difusamente retrosternal.
BIBLIOGRAFÍA
· Anatomía con orientación clínica. 5ta Edición. Keith L Moore. Arthur F. Dalley II. Capítulo 1. Pg. 163-165. Publicada en 2007.
· Anatomía y fisiología del cuerpo humano. 1ra Edición. Jesús A. F. Tresguerres. María Ángeles Villanúa Bernués. Asunción López_Calderón Barreda. Pg. 118. Publicada en 2009.
· Anatomía humana. Michael Latarjet. Alfredo Ruiz Liard. Tomo 2. 4ta Edición. Pg. 941-943. Publicación en 2005.
· Atlas de anatomía humana. 2da Edición. Frank H. Netter, M.D. Sección III. Lámina 214-215. Publicada en 2001.
Los nervios que llegan al corazón regulan la frecuencia cardiaca de generación y la conducción del impulso cardiaco, pero no lo inician, ya que el corazón genera su propio impulso.
El corazón es inervado por las fibras nerviosas autonómicas del plexo cardíaco, el cual a menudo se divide artificialmente en porción superficial y profunda. Esta red nerviosa se describe más frecuentemente como discurriendo sobre la superficie anterior de la bifurcación de la tráquea. Por otro lado, su primera relación es la cara posterior de la aorta ascendente y la bifurcación del tronco pulmonar.
El plexo cardíaco está formado por fibras simpáticas y parasimpáticas que se dirigen al corazón. Las fibras se distribuyen a lo largo de los vasos coronarios y los componentes del sistema de conducción, principalmente el nodo sinoatrial.
v Inervación simpática:
Se realiza a través de fibras presinápticas, con los cuerpos celulares en las columnas celulares intermediolaterales (IML) de los cinco o seis segmentos superiores de la medula espinal, y las fibras postsinápticas, con los cuerpos celulares en los ganglios paravertebrales cervicales y torácicos superiores de los troncos simpáticos. Las fibras postsinápticas cruzan los nervios esplácnicos cardiopulmonaresy el plexo cardíaco para finalizar en los nodos sinoatrial (SA) y atrioventricular (AV) y en relación con las terminaciones de las fibras parasimpáticas de las arterias coronarias.
La estimulación simpática causa:
· Aumento de la frecuencia cardíaca.
· Impulsa la conducción.
· Fuerza de contracción.
· Y, al mismo tiempo, aumenta el flujo sanguíneo a través de los vasos coronarios para soportar el aumento de actividad.
La estimulación adrenérgica del nodo SA y del tejido de conducción aumenta la frecuencia de despolarización de las células del marcapasos al mismo tiempo que aumenta la conducción atrioventricular. La estimulación adrenérgica directa desde las fibras nerviosas simpáticas, además de la estimulación hormonal (adrenal) indirecta aumenta la contractilidad atrial y ventricular. La mayoría de los receptores adrenérgicos en los vasos coronarios son β2, provocan relajación (o tal vez inhibición del musculo liso vascular y, por tanto, dilatación de las arterias. Esto aporta más oxigeno y nutrientes al miocardio durante periodos de aumento de actividad.
v Inervación parasimpática:
Se realiza a partir de fibras sinápticas de los nervios neumogástricos. Las células parasimpáticas postsinápticas (ganglios intrínsecos) se localizan en la pared atrial y tabique interatrial cerca de los nodos SA y AV a lo largo de las arterias coronarias. La estimulación simpática:
· Enlentece la frecuencia cardiaca.
· Reduce la fuerza de contracción.
· Contrae las arterias coronarias, ahorrando energía entre periodos de aumento de demanda.
Las fibras parasimpáticas postsinápticas liberan acetilcolina, la cual se une a receptores muscarínicos para:
ü Enlentecer la frecuencia de despolarización de las células del marcapasos.
ü Enlentecer la conducción atrioventricular.
ü Disminuir la contractilidad atrial.
NERVIOS CARDÍACOS DEL SIMPÁTICO:
Están representados por tres nervios que tienen su origen en los ganglios cervicales superior, medio e inferior del tronco simpático. Los nervios cardíacos cervical superior y medio siguen a las arterias carótidas y contribuyen a formar plexos cardíacos, pasando por detrás de la aorta. El nervio cardíaco cervical inferior, más posterior y más corto, llega también por detrás de la aorta.
NERVIOS CARDÍACOS DEL PARASIMPÁTICO:
Se distribuyen igualmente nervios cardíacos cervicales superficiales e inferiores y nervios cardíacos torácicos. Estos son más difíciles de identificar que los nervios cardíacos del simpático, por el mayor número de raíces nerviosas que los forman. Los primeros nacen del segmento cervical del neumogástrico, a alturas variables. Los segundos provienen del nervio laríngeo recurrente a la derecha y del neumogástrico intratorácico a la izquierda. En cuanto a los nervios torácicos, se originan del laríngeo recurrente a la izquierda y del neumogástrico intratorácico a la derecha. La mayor parte de los nervios cardíacos del neumogástrico (pero no todos) pasan delante de la aorta.
PLEXOS CARDÍACOS.
Llegamos al arco aórtico, los nervios cardíacos del simpático y del parasimpático se comunican ampliamente entre sí. Forman un plexo superficial anterior, preaórtico, y un plexo profundo posterior, retroaórtico. Estos dos plexos se comunican entre sí por ramas que pasan por debajo del arco aórtico. Así se constituye un grupo nervioso, el plexo subaórtico. Este se halla situado medialmente al ligamento arterioso, arriba y a la derecha de la arteria pulmonar izquierda. El ganglio cardíaco superior, cuando existe, se encuentra aquí; el ganglio cardíaco inferior está situado a nivel de la cara posterior del atrio izquierdo.
RAMAS DE LOS PLEXOS CARDÍACOS:
Se disponen en dos grupos, donde os nervios continúan comunicándose ampliamente.
v NERVIOS DEL PEDÍCULO ARTERIAL.
Éstos se reúnen alrededor de la aorta y del tronco pulmonar, tanto adelante como atrás de éstos. Son nervios mixtos en los que reúnen fibras neumogástricos y simpáticas. Estas fibras se originan en la parte superior de los troncos de donde emanan. Llegamos a la base del corazón, los nervios del pedículo arterial se agrupan alrededor de las arterias coronarias, para las cuales constituyen una vaina nerviosa densa.
Los nervios de las arterias coronarias pertenecen al grupo nervios del pedicuro arterial. Todos nacen en los plexos preaórtico y subaórtico.
v NERVIOS DEL PEDÍCULO VENOSO.
Proceden de las pociones inferiores (intratorácicas) del neumogástrico y del tronco simpático. Pasan por detrás de la bifurcación del tronco pulmonar. Algunos llegan al miocardio siguiendo la VCI, otros siguen la cara posterior del atrio izquierdo, del atrio izquierdo, del atrio derecho o la cara inferior de los ventrículos. Estos nervios tienen un trayecto independiente de las arterias del corazón y abordan a este penetrando por la persistencia del resto del mesocardio posterior.
v DISTRIBUCIÓN INTRACARDÍACA.
Comprende una red subepicárdica superficial y redes profundas que se unen en el miocardio para constituir una red subendocárdica. En su trayecto, los nervios del corazón presentan numerosos engrosamientos, a menudo microscópicos.
INERVACIÓN SENSITIVA.
Las principales fibras de las terminaciones sensitivas complejas en el corazón ascienden por los nervios neumogástricos.
Las terminaciones libres se presentan en el tejido conectivo del corazón y en la adventicia de los vasos sanguíneos. Sus fibras principales se dirigen a las proporciones torácica y cervical inferior de los troncos simpáticos. Penetran en la médula espinal por medio de las cuatro o cinco raíces dorsales torácicas superiores. La sección de estas raíces dorsales o ramos comunicantes que corresponden a los nervios espinales, generalmente suprime el dolor cardíaco. Habitualmente este se refiere al hombro izquierdo y el lado interno del brazo, el antebrazo y la mano izquierdo (distribución ulnar), aunque también puede sentirse en el lado del tórax y ocasionalmente en el cuello, el oído o la mandíbula, o difusamente retrosternal.
BIBLIOGRAFÍA
· Anatomía con orientación clínica. 5ta Edición. Keith L Moore. Arthur F. Dalley II. Capítulo 1. Pg. 163-165. Publicada en 2007.
· Anatomía y fisiología del cuerpo humano. 1ra Edición. Jesús A. F. Tresguerres. María Ángeles Villanúa Bernués. Asunción López_Calderón Barreda. Pg. 118. Publicada en 2009.
· Anatomía humana. Michael Latarjet. Alfredo Ruiz Liard. Tomo 2. 4ta Edición. Pg. 941-943. Publicación en 2005.
· Atlas de anatomía humana. 2da Edición. Frank H. Netter, M.D. Sección III. Lámina 214-215. Publicada en 2001.
DRENAJE VENOSO DEL CORAZÓN por: Nathalia Giron pineda
DRENAJE VENOSO DEL CORAZÓN
El corazón es drenado por las venas que desembocan en los senos coronarios (principal vena del corazón) y por venas pequeñas que drenan en el atrio derecho.
A continuación se van a describir cada una de las principales venas que drenan el corazón:
Seno coronario: Conducto ancho que corre de izquierda a derecha en la parte posterior del surco coronario; este recibe a la vena cardiaca magna (principal vena tributaria del seno coronario), y a las venas cardiacas mínimas. Drena en el atrio derecho.
Vana cardiaca magna: Su primera parte empieza cerca del vértice del corazón. En el surco coronario gira hacia la izquierda y en su segunda parte gira alrededor del lado izquierdo del corazón, con la rama circunfleja de la ACI hasta llegar al seno coronario. Drena las áreas del corazón irrigadas por la arteria coronaria izquierda.
Las venas cardiaca media y cardiaca menor drenan la mayoría de las áreas comúnmente irrigadas por la arteria coronaria derecha.
Vena oblicua del atrio izquierdo: Es pequeña y poco importante después del nacimiento. Emerge con la vena cardiaca magna para formar el seno coronario (definiendo el principio del seno).
Venas cardiacas mínimas: Empiezan en los lechos capilares del corazón, principalmente los atrios. No tienen válvulas con los lechos capilares del miocardio y pueden llevar sangre desde las cámaras del corazón al miocardio.
Algunas venas cardiacas no drenan vía al seno coronario; las venas cardiacas anteriores nacen en la cara anterior del ventrículo derecho, cruzan el seno coronario, drenan directamente al atrio derecho, a veces desembocan en la vena cardiaca menor.
El corazón es drenado por las venas que desembocan en los senos coronarios (principal vena del corazón) y por venas pequeñas que drenan en el atrio derecho.
A continuación se van a describir cada una de las principales venas que drenan el corazón:
Seno coronario: Conducto ancho que corre de izquierda a derecha en la parte posterior del surco coronario; este recibe a la vena cardiaca magna (principal vena tributaria del seno coronario), y a las venas cardiacas mínimas. Drena en el atrio derecho.
Vana cardiaca magna: Su primera parte empieza cerca del vértice del corazón. En el surco coronario gira hacia la izquierda y en su segunda parte gira alrededor del lado izquierdo del corazón, con la rama circunfleja de la ACI hasta llegar al seno coronario. Drena las áreas del corazón irrigadas por la arteria coronaria izquierda.
Las venas cardiaca media y cardiaca menor drenan la mayoría de las áreas comúnmente irrigadas por la arteria coronaria derecha.
Vena oblicua del atrio izquierdo: Es pequeña y poco importante después del nacimiento. Emerge con la vena cardiaca magna para formar el seno coronario (definiendo el principio del seno).
Venas cardiacas mínimas: Empiezan en los lechos capilares del corazón, principalmente los atrios. No tienen válvulas con los lechos capilares del miocardio y pueden llevar sangre desde las cámaras del corazón al miocardio.
Algunas venas cardiacas no drenan vía al seno coronario; las venas cardiacas anteriores nacen en la cara anterior del ventrículo derecho, cruzan el seno coronario, drenan directamente al atrio derecho, a veces desembocan en la vena cardiaca menor.
Configuración interna del ventriculo derecho por: Jeimmy Roxana M Hanrryr
El ventrículo derecho da forma a la mayor parte de la cara anterior del corazón, una pequeña parte de la cara diafragmática y casi todo el borde inferior. Por arriba se afila a modo de cono arterial, el cono arterioso, que termina con el tronco pulmonar. El interior del ventrículo derecho presenta elevaciones musculares irregulares, denominadas trabéculas carneas. Existe una gruesa cresta muscular, la cresta supraventricular, que separa la pared muscular rugosa por donde entra sangre en la cavidad de la pared lisa del cono arterioso, por donde sale la sangre. La parte del ventrículo que recibe la sangre del atrio derecho por el orificio AV derecho se sitúa detrás del cuerpo del esternón, a la altura del 4° y 5° espacios intercostales. El orificio AV derecho está rodeado de un anillo fibroso que forma parte del esqueleto fibroso del corazón. El anillo fibroso que rodea el orificio resiste la dilatación que podría ocurrir al pasar la sangre a presión.
Válvula tricúspide: es la que protege el orificio AV derecho. Las bases de sus valvas se insertan en el anillo fibroso que rodea el orificio. Las cuerdas tendinosas se insertan en los bordes libres y caras ventriculares de las valvas anterior, posterior y septal, de forma parecida a las cuerdas de un paracaídas. Como las cuerdas se insertan en los lados adyacentes de dos valvas, impiden la separación de estas, así como su inversión cuando se aplica tensión a las cuerdas a través de la contracción ventricular (sístole); en otras palabras , las valvas de la válvula tricúspide no prolapsan ( se dirigen a la aurícula derecha) cuando aumenta la tensión ventricular. Por esta razón, las valvas evitan la regurgitación de la sangre (retroceso de la sangre) desde el ventrículo derecho hasta el atrio derecho.
También encontramos Los músculos papilares, que estructuras musculares cónicas, cuyas bases se insertan en la pared ventricular y en las cuerdas tendinosas que salen de sus vértices. En general, existen tres músculos papilares en el ventrículo derecho, cuyo nombre se corresponde con el de las valvas de la válvula tricúspide:
· El músculo papilar anterior, el mayor y más destacado de los tres, se origina en la pared anterior del ventrículo derecho. Sus cordones tendinosos se insertan en las valvas anterior y posterior de la válvula tricúspide.
· El músculo papilar posterior, más pequeño que el anterior, puede tener varias partes. El músculo papilar posterior nace de la pared inferior del ventrículo derecho y sus cuerdas tendinosas se insertan en las valvas posteriores y septal de la válvula tricúspide.
· El músculo papilar septal, procede del tabique intraventricular y sus cuerdas tendinosas se fijan en las valvas anterior y septal de la válvula tricúspide.
Los músculos papilares empiezan a contraerse antes de que lo haga el ventrículo derecho, enderezando las cuerdas tendinosas y juntando las valvas. La contracción se mantiene en la sístole, lo que evita el paso de la sangre del ventrículo al atrio derecho.
El tabique interventricular, compuesto por partes membranosas y musculares, es una partición robusta y oblicua entre los ventrículos derecho e izquierdo, que forma parte de las paredes de cada uno. La parte superoposterior del tabique es fino y membranoso, la porción muscular es gruesa y protruye dentro de la cavidad del ventrículo derecho dada por la mayor presión de la sangre del ventrículo izquierdo.
La trabécula septomarginal (banda moderadora) es un fascículo muscular curvo que discurre desde la parte inferior del tabique interventricular hasta la base del músculo papilar anterior. Esta trabécula tiene interés porque conduce parte de la rama derecha del haz AV.
El orificio AV derecho es lo suficientemente grande para el paso de las yemas de tres dedos. Cuando se contrae el atrio derecho, la sangre es impulsada por el orificio hasta el ventrículo derecho, y las valvas de la válvula tricúspide son apartadas como si fueran cortinas. La zona del ventrículo derecho por donde entra la sangre se sitúa posterior, y la de salida por el tronco pulmonar es superior e izquierda. Por eso, la sangre recorre el ventrículo derecho en forma de U. El orificio (AV) de entrada y el orificio de salida (pulmonar) solo se distancian unos 2 centímetros.
La válvula pulmonar del vértice del cono arterioso se encuentra a la altura del tercer cartílago costal izquierdo. Cada una de las tres valvas semilunares de la válvula pulmonar (anterior, derecha e izquierda) tiene forma cóncava si se mira desde arriba. Las valvas se proyectan hacia la arteria, pero se aproximan a las paredes cuando la sangre sale del ventrículo derecho. Una vez que se relaja el ventrículo (diástole), el retroceso elástico de la pared del tronco pulmonar impulsa a la sangre de nuevo hacia el corazón. Sin embargo, las valvas se abren como bolsas, detienen el flujo sanguíneo y cierran por completo el orificio pulmonar, impidiendo que regrese una cantidad significativa de sangre al ventrículo derecho. La pared del tronco pulmonar, situada inmediatamente por encima de cada válvula, se dilata ligeramente para crear un seno pulmonar, que son dos espacios situados en el origen del tronco pulmonar, entre la pared dilatada del vaso y cada valva de la válvula pulmonar. La sangre del seno pulmonar impide que la valva se adhiera a la pared del tronco pulmonar y fomenta el cierre.
Válvula tricúspide: es la que protege el orificio AV derecho. Las bases de sus valvas se insertan en el anillo fibroso que rodea el orificio. Las cuerdas tendinosas se insertan en los bordes libres y caras ventriculares de las valvas anterior, posterior y septal, de forma parecida a las cuerdas de un paracaídas. Como las cuerdas se insertan en los lados adyacentes de dos valvas, impiden la separación de estas, así como su inversión cuando se aplica tensión a las cuerdas a través de la contracción ventricular (sístole); en otras palabras , las valvas de la válvula tricúspide no prolapsan ( se dirigen a la aurícula derecha) cuando aumenta la tensión ventricular. Por esta razón, las valvas evitan la regurgitación de la sangre (retroceso de la sangre) desde el ventrículo derecho hasta el atrio derecho.
También encontramos Los músculos papilares, que estructuras musculares cónicas, cuyas bases se insertan en la pared ventricular y en las cuerdas tendinosas que salen de sus vértices. En general, existen tres músculos papilares en el ventrículo derecho, cuyo nombre se corresponde con el de las valvas de la válvula tricúspide:
· El músculo papilar anterior, el mayor y más destacado de los tres, se origina en la pared anterior del ventrículo derecho. Sus cordones tendinosos se insertan en las valvas anterior y posterior de la válvula tricúspide.
· El músculo papilar posterior, más pequeño que el anterior, puede tener varias partes. El músculo papilar posterior nace de la pared inferior del ventrículo derecho y sus cuerdas tendinosas se insertan en las valvas posteriores y septal de la válvula tricúspide.
· El músculo papilar septal, procede del tabique intraventricular y sus cuerdas tendinosas se fijan en las valvas anterior y septal de la válvula tricúspide.
Los músculos papilares empiezan a contraerse antes de que lo haga el ventrículo derecho, enderezando las cuerdas tendinosas y juntando las valvas. La contracción se mantiene en la sístole, lo que evita el paso de la sangre del ventrículo al atrio derecho.
El tabique interventricular, compuesto por partes membranosas y musculares, es una partición robusta y oblicua entre los ventrículos derecho e izquierdo, que forma parte de las paredes de cada uno. La parte superoposterior del tabique es fino y membranoso, la porción muscular es gruesa y protruye dentro de la cavidad del ventrículo derecho dada por la mayor presión de la sangre del ventrículo izquierdo.
La trabécula septomarginal (banda moderadora) es un fascículo muscular curvo que discurre desde la parte inferior del tabique interventricular hasta la base del músculo papilar anterior. Esta trabécula tiene interés porque conduce parte de la rama derecha del haz AV.
El orificio AV derecho es lo suficientemente grande para el paso de las yemas de tres dedos. Cuando se contrae el atrio derecho, la sangre es impulsada por el orificio hasta el ventrículo derecho, y las valvas de la válvula tricúspide son apartadas como si fueran cortinas. La zona del ventrículo derecho por donde entra la sangre se sitúa posterior, y la de salida por el tronco pulmonar es superior e izquierda. Por eso, la sangre recorre el ventrículo derecho en forma de U. El orificio (AV) de entrada y el orificio de salida (pulmonar) solo se distancian unos 2 centímetros.
La válvula pulmonar del vértice del cono arterioso se encuentra a la altura del tercer cartílago costal izquierdo. Cada una de las tres valvas semilunares de la válvula pulmonar (anterior, derecha e izquierda) tiene forma cóncava si se mira desde arriba. Las valvas se proyectan hacia la arteria, pero se aproximan a las paredes cuando la sangre sale del ventrículo derecho. Una vez que se relaja el ventrículo (diástole), el retroceso elástico de la pared del tronco pulmonar impulsa a la sangre de nuevo hacia el corazón. Sin embargo, las valvas se abren como bolsas, detienen el flujo sanguíneo y cierran por completo el orificio pulmonar, impidiendo que regrese una cantidad significativa de sangre al ventrículo derecho. La pared del tronco pulmonar, situada inmediatamente por encima de cada válvula, se dilata ligeramente para crear un seno pulmonar, que son dos espacios situados en el origen del tronco pulmonar, entre la pared dilatada del vaso y cada valva de la válvula pulmonar. La sangre del seno pulmonar impide que la valva se adhiera a la pared del tronco pulmonar y fomenta el cierre.
Configuración interna de los Atrios del Corazón por :Angela María Guapacha España
CONFIGURACION INTERNA DE LOS ATRIOS DEL CORAZÓN
Características de ambos atrios
Son de paredes más delgadas que los ventrículos, presentan salientes musculares llamados músculos pectíneos, los atrios se encuentran situados por detrás de los ventrículos y separados por el tabique interatrial, ambos poseen los orificios atrioventriculares y los orificios de desembocadura de las venas correspondientes.
Configuración interna del atrio derecho:
Forma de ovoide irregular. Seis paredes:
· La pared lateral tiene trabécula carnosas llamadas músculos pectíneos
La pared medial formada por el tabique interatrial.
· La pared superior formada por el orificio de la vena cava superior que desemboca en la parte superior de la aurícula a la altura del 3 cartílago costal derecho.
· La pared inferior presenta los orificios de la vena cava inferior y el seno coronario provistos respectivamente de pliegues o válvulas de la vena cava inferior y las válvulas del seno coronario.
· Una pared anterior muscular y rugosa, presenta el foramen atrioventricular, en la parte anterosuperior derecha la aurícula se encuentra denotada de numerosos músculos pectíneos.
· Pared posterior presenta el tubérculo intervenoso cuyo papel es desviar la corriente sanguínea de las dos venas cavas.
Configuración interna del atrio izquierdo
Atrio izquierdo
Cavidad cardíaca que da forma la mayor parte de la base del corazón . Las parejas de las venas pulmonares derecha e izquierda, sin valvúlas entran a esta aurícula de paredes lisas. La orejuela izquierda, muscular y tubular, forma parte superior del borde izquierdo del corazón y se superpone con la raíz del tronco pulmonar. El interior de la aurícula izquierda posee:
- La mayor parte de paredes lisas y otra menor muscular con músculos pectíneos.
- Cuatro venas pulmonares dos superiores y dos inferiores que penetran por su pared posterior.
- Una pared un poco más gruesa que la aurícula derecha..
· La pared posterior es cóncava en su superficie exterior por su relación con el esófago por medio del pericardio y por dicha relación es convexa en el interior. Presenta los orificios de las vanas pulmonares
· La pared inferior es convexa en el exterior y cóncava en el interior tiene un pliegue pronunciado en el seno coronario.
· La pared superior semejante a una bóveda lisa presenta en su interior la depresión producida por el tronca arterial pulmonar y de la aorta
· La pared lateral presenta en la parte ventral el orificio de la aurícula derecha.
· La pared anterior presenta el orificio atrioventricular izquierdo con la válvula respectiva por el que la aurícula izquierda descarga la sangre oxigenada que recibe el ventrículo izquierdo.
· La pared medial da forma al septo interatrial con la válvula del agujero oval
Características de ambos atrios
Son de paredes más delgadas que los ventrículos, presentan salientes musculares llamados músculos pectíneos, los atrios se encuentran situados por detrás de los ventrículos y separados por el tabique interatrial, ambos poseen los orificios atrioventriculares y los orificios de desembocadura de las venas correspondientes.
Configuración interna del atrio derecho:
Forma de ovoide irregular. Seis paredes:
· La pared lateral tiene trabécula carnosas llamadas músculos pectíneos
La pared medial formada por el tabique interatrial.
· La pared superior formada por el orificio de la vena cava superior que desemboca en la parte superior de la aurícula a la altura del 3 cartílago costal derecho.
· La pared inferior presenta los orificios de la vena cava inferior y el seno coronario provistos respectivamente de pliegues o válvulas de la vena cava inferior y las válvulas del seno coronario.
· Una pared anterior muscular y rugosa, presenta el foramen atrioventricular, en la parte anterosuperior derecha la aurícula se encuentra denotada de numerosos músculos pectíneos.
· Pared posterior presenta el tubérculo intervenoso cuyo papel es desviar la corriente sanguínea de las dos venas cavas.
Configuración interna del atrio izquierdo
Atrio izquierdo
Cavidad cardíaca que da forma la mayor parte de la base del corazón . Las parejas de las venas pulmonares derecha e izquierda, sin valvúlas entran a esta aurícula de paredes lisas. La orejuela izquierda, muscular y tubular, forma parte superior del borde izquierdo del corazón y se superpone con la raíz del tronco pulmonar. El interior de la aurícula izquierda posee:
- La mayor parte de paredes lisas y otra menor muscular con músculos pectíneos.
- Cuatro venas pulmonares dos superiores y dos inferiores que penetran por su pared posterior.
- Una pared un poco más gruesa que la aurícula derecha..
· La pared posterior es cóncava en su superficie exterior por su relación con el esófago por medio del pericardio y por dicha relación es convexa en el interior. Presenta los orificios de las vanas pulmonares
· La pared inferior es convexa en el exterior y cóncava en el interior tiene un pliegue pronunciado en el seno coronario.
· La pared superior semejante a una bóveda lisa presenta en su interior la depresión producida por el tronca arterial pulmonar y de la aorta
· La pared lateral presenta en la parte ventral el orificio de la aurícula derecha.
· La pared anterior presenta el orificio atrioventricular izquierdo con la válvula respectiva por el que la aurícula izquierda descarga la sangre oxigenada que recibe el ventrículo izquierdo.
· La pared medial da forma al septo interatrial con la válvula del agujero oval
viernes, 11 de marzo de 2011
Ventrículo izquierdo por Jeimy Stefany Osorio Parra
ANATOMIA INTERNA DEL CORAZON: VENTRICULO IZQUIERDO
El ventrículo izquierdo es una cámara que tiene una forma de pirámide cuadrangular, sus paredes son tapizadas en su mayor parte por unas trabéculas carnosas muy finas y numerosas, tienen un espesor aproximado de 1,5 cm aproximadamente y su cavidad cónica alargada, mientras que las paredes del ventrículo derecho tiene un espesor de 0,5 cm aproximadamente, sus trabéculas son menos finas, pocas y su cavidad cónica es corta, esto se debe a que el ventrículo izquierdo ejerce más trabajo que el derecho pues este ventrículo maneja la circulación mayor y esta ejerce una presión más elevada. También los músculos papilares anterior y posterior son mayores que los del ventrículo derecho por las razones ya mencionadas. Esta cámara forma el vértice del corazón, casi toda la superficie, el borde izquierdo y la mayor parte de la cara diafragmática.
En la base del ventrículo izquierdo se encuentra el orificio atrioventricular izquierdo, (por el cual ingresa la sangre oxigenada al corazón) protegido por la válvula mitral, una válvula que tiene dos valvas, una anterior y otra posterior, y se sitúa posteriormente al esternón, a la altura del cuarto cartílago costal. Cada una de las valvas recibe cuerdas tendinosas de más de un músculo papilar, estos músculos y sus cuerdas tendinosas dan apoyo a la válvula en el momento de abrirse y permitiendo que las valvas resistan la presión durante el bombeo de sangre, estas cuerdas tendinosas se tensan e impiden que las valvas se desplacen hacia el atrio izquierdo.
El ventrículo izquierdo posee también un tracto de salida de la sangre que se encuentra superoanterior, creado por el vestíbulo aórtico de paredes lisas que termina con el orificio aórtico, este orificio se encuentra situado en la parte posterosuperior derecha y rodeado de un anillo fibroso, en el cual se insertan las valvas derecha, posterior e izquierda de la válvula aórtica.
La válvula aórtica tiene una disposición oblicua, se sitúa posterior al lado izquierdo del esternón, a la altura del tercer espacio intercostal. Esta válvula dispone de tres valvas semilunares, una derecha, una posterior y una izquierda. Cada valva posee un nódulo fibroso en el centro del borde que queda libre y una zona fina de tejido conjuntivo a cada lado del nódulo (lúnula). Cuando se produce el cerrado de las válvulas se reúnen estos nódulos y las lúnulas en el centro. Por encima de cada valva aparecen dilataciones de la pared aórtica estas dilataciones recibe el nombre de senos aórticos, de estos senos aórticos nacen las arterias coronarias, que son las que irrigan el corazón. La arteria coronaria derecha nace del seno aórtico derecho y la arteria coronaria izquierda del seno izquierdo.
El ventrículo izquierdo es una cámara que tiene una forma de pirámide cuadrangular, sus paredes son tapizadas en su mayor parte por unas trabéculas carnosas muy finas y numerosas, tienen un espesor aproximado de 1,5 cm aproximadamente y su cavidad cónica alargada, mientras que las paredes del ventrículo derecho tiene un espesor de 0,5 cm aproximadamente, sus trabéculas son menos finas, pocas y su cavidad cónica es corta, esto se debe a que el ventrículo izquierdo ejerce más trabajo que el derecho pues este ventrículo maneja la circulación mayor y esta ejerce una presión más elevada. También los músculos papilares anterior y posterior son mayores que los del ventrículo derecho por las razones ya mencionadas. Esta cámara forma el vértice del corazón, casi toda la superficie, el borde izquierdo y la mayor parte de la cara diafragmática.
En la base del ventrículo izquierdo se encuentra el orificio atrioventricular izquierdo, (por el cual ingresa la sangre oxigenada al corazón) protegido por la válvula mitral, una válvula que tiene dos valvas, una anterior y otra posterior, y se sitúa posteriormente al esternón, a la altura del cuarto cartílago costal. Cada una de las valvas recibe cuerdas tendinosas de más de un músculo papilar, estos músculos y sus cuerdas tendinosas dan apoyo a la válvula en el momento de abrirse y permitiendo que las valvas resistan la presión durante el bombeo de sangre, estas cuerdas tendinosas se tensan e impiden que las valvas se desplacen hacia el atrio izquierdo.
El ventrículo izquierdo posee también un tracto de salida de la sangre que se encuentra superoanterior, creado por el vestíbulo aórtico de paredes lisas que termina con el orificio aórtico, este orificio se encuentra situado en la parte posterosuperior derecha y rodeado de un anillo fibroso, en el cual se insertan las valvas derecha, posterior e izquierda de la válvula aórtica.
La válvula aórtica tiene una disposición oblicua, se sitúa posterior al lado izquierdo del esternón, a la altura del tercer espacio intercostal. Esta válvula dispone de tres valvas semilunares, una derecha, una posterior y una izquierda. Cada valva posee un nódulo fibroso en el centro del borde que queda libre y una zona fina de tejido conjuntivo a cada lado del nódulo (lúnula). Cuando se produce el cerrado de las válvulas se reúnen estos nódulos y las lúnulas en el centro. Por encima de cada valva aparecen dilataciones de la pared aórtica estas dilataciones recibe el nombre de senos aórticos, de estos senos aórticos nacen las arterias coronarias, que son las que irrigan el corazón. La arteria coronaria derecha nace del seno aórtico derecho y la arteria coronaria izquierda del seno izquierdo.
jueves, 10 de marzo de 2011
Configuración externa del corazón por: Fabián Alexis Ropero Giraldo
El Corazón
Configuración Externa
El corazón es el principal órgano del sistema circulatorio, tiene musculo estriado hueco que actúa como bomba en la circulación de la sangre, ocupa la mayor parte del mediastino, este se localiza en el tórax, de esta forma podemos decir que el corazón está ubicado en la cavidad torácica, en el mediastino medio, en una región intermedia entre las dos regiones pleuropulmonares y tiene una forma triangular.
El corazón tiene tres caras; una anterior esternocondrocostal que se forma sobre todo por el ventrículo derecho, esta es la más extensa; una inferior diafragmática, formada sobre todo por el ventrículo izquierdo y parcialmente por el ventrículo derecho, está relacionado con el tendón central del diafragma y una pulmonar que es derecha e izquierda, la derecha está formada por el atrio derecho y la izquierda por el ventrículo izquierdo.

Fig. 1 Bordes del Corazón
Tiene cuatro bordes; A. un borde derecho, que es ligeramente convexo, está formado por el atrio derecho y se extiende entre vena cava superior e inferior. B. Un borde inferior oblicuo casi vertical, formado principalmente por el ventrículo derecho y en parte por el izquierdo. C. Un borde izquierdo que es casi horizontal, formado por el ventrículo izquierdo y en parte por el atrio izquierdo y D. un borde superior formado por las aurículas y orejuelas derecha e izquierda en su cara anterior.
También posee un vértice dirigido hacia adelante y a la izquierda, y una base opuesta al vértice de cara principalmente posterior. El vértice se encuentra formado por la parte inferolateral del ventrículo izquierdo y es donde el sonido del cierre de la valva mitral es máximo; la base es la parte posterior del corazón, es decir, opuesto al vértice, formada principalmente por el atrio izquierdo con menor contribución del atrio derecho, enfrente de los cuerpos vertebrales T6-T9 y separada por el pericardio del seno pericárdico oblicuo, el esófago y la aorta, recibe las venas pulmonares, y las cavas.
Fig. 2 Cara Anterior del Corazón
La cara anterior del corazón tiene dos grandes surcos, uno horizontal o coronario que divide esta cara en una porción superior que es atrial y una inferior que es ventricular, esta porción inferior está dividido por otro surco que es el interventricular anterior que contiene la arteria interventricular anterior y la vena coronaria mayor. La mayor parte de la cara anterior del corazón, los 2/3 derechos es el ventrículo derecho en el que superiormente encontramos el tronco de la Vena Cava Superior ,arteria pulmonar y el otro 1/3 es el ventrículo izquierdo.
La cara pulmonar está dividida por el surco atrioventricular en una porción ventricular anteroinferior que es el ventrículo izquierdo, y una porción atrial posterosuperior que es el atrio izquierdo y la orejuela izquierda, en esta cara podemos observar la arteria circunfleja, la obtusa marginal izquierda y la vena coronaria mayor.
La cara diafragmática o inferior, está dividida en dos por el surco coronario; un segmento ventricular anterior, que representa las 4/5 de esta cara, dividida en dos por el surco interventricular posterior inferior conteniendo la arteria interventricular posterior y la vena interventricular inferior. Un segmento atrial que es derecho y posterior que representa la otra 1/5 de esta cara inferior siendo la parte inferior de los atrios.
La base está dividida en dos partes desiguales por el surco interatrial posterior, a la derecha la cara posterior del atrio derecho, limitada arriba y abajo por los orificios de las venas cavas superior e inferior. A la izquierda la cara posterior del atrio izquierdo, marcado por la llegada de las cuatro venas pulmonares.
Configuración Externa
El corazón es el principal órgano del sistema circulatorio, tiene musculo estriado hueco que actúa como bomba en la circulación de la sangre, ocupa la mayor parte del mediastino, este se localiza en el tórax, de esta forma podemos decir que el corazón está ubicado en la cavidad torácica, en el mediastino medio, en una región intermedia entre las dos regiones pleuropulmonares y tiene una forma triangular.
El corazón tiene tres caras; una anterior esternocondrocostal que se forma sobre todo por el ventrículo derecho, esta es la más extensa; una inferior diafragmática, formada sobre todo por el ventrículo izquierdo y parcialmente por el ventrículo derecho, está relacionado con el tendón central del diafragma y una pulmonar que es derecha e izquierda, la derecha está formada por el atrio derecho y la izquierda por el ventrículo izquierdo.

Fig. 1 Bordes del Corazón
Tiene cuatro bordes; A. un borde derecho, que es ligeramente convexo, está formado por el atrio derecho y se extiende entre vena cava superior e inferior. B. Un borde inferior oblicuo casi vertical, formado principalmente por el ventrículo derecho y en parte por el izquierdo. C. Un borde izquierdo que es casi horizontal, formado por el ventrículo izquierdo y en parte por el atrio izquierdo y D. un borde superior formado por las aurículas y orejuelas derecha e izquierda en su cara anterior.
También posee un vértice dirigido hacia adelante y a la izquierda, y una base opuesta al vértice de cara principalmente posterior. El vértice se encuentra formado por la parte inferolateral del ventrículo izquierdo y es donde el sonido del cierre de la valva mitral es máximo; la base es la parte posterior del corazón, es decir, opuesto al vértice, formada principalmente por el atrio izquierdo con menor contribución del atrio derecho, enfrente de los cuerpos vertebrales T6-T9 y separada por el pericardio del seno pericárdico oblicuo, el esófago y la aorta, recibe las venas pulmonares, y las cavas.
Fig. 2 Cara Anterior del Corazón
La cara anterior del corazón tiene dos grandes surcos, uno horizontal o coronario que divide esta cara en una porción superior que es atrial y una inferior que es ventricular, esta porción inferior está dividido por otro surco que es el interventricular anterior que contiene la arteria interventricular anterior y la vena coronaria mayor. La mayor parte de la cara anterior del corazón, los 2/3 derechos es el ventrículo derecho en el que superiormente encontramos el tronco de la Vena Cava Superior ,arteria pulmonar y el otro 1/3 es el ventrículo izquierdo.
La cara pulmonar está dividida por el surco atrioventricular en una porción ventricular anteroinferior que es el ventrículo izquierdo, y una porción atrial posterosuperior que es el atrio izquierdo y la orejuela izquierda, en esta cara podemos observar la arteria circunfleja, la obtusa marginal izquierda y la vena coronaria mayor.
La cara diafragmática o inferior, está dividida en dos por el surco coronario; un segmento ventricular anterior, que representa las 4/5 de esta cara, dividida en dos por el surco interventricular posterior inferior conteniendo la arteria interventricular posterior y la vena interventricular inferior. Un segmento atrial que es derecho y posterior que representa la otra 1/5 de esta cara inferior siendo la parte inferior de los atrios.
La base está dividida en dos partes desiguales por el surco interatrial posterior, a la derecha la cara posterior del atrio derecho, limitada arriba y abajo por los orificios de las venas cavas superior e inferior. A la izquierda la cara posterior del atrio izquierdo, marcado por la llegada de las cuatro venas pulmonares.
miércoles, 9 de marzo de 2011
Función del corazón por: Annie García Pineda
Corazón:
El corazón es un órgano muscular hueco que funciona como una bomba aspirante e impelente, con dos funciones que desempeñar:
· Bombear la sangre venosa a los pulmones para que los eritrocitos intercambien su carga de bióxido de carbono por una nueva carga de oxígeno.
· Bombear la sangre oxigenada recibida de los pulmones a todas las partes del cuerpo.
En consecuencia el corazón es una doble bomba cuyas dos partes funcionan simultáneamente. El lado derecho recibe la sangre venosa y la bombea a los pulmones (Circulación Menor), el lado izquierdo recibe la sangre oxigenada de los pulmones y la bombea a todo el cuerpo (Circulación Mayor).
Circulación mayor
Se esquematiza la circulación mayor y se observa como se distribuye por todo el organismo llevando sangre arterial (oxigenada): se inicia en el ventrículo izquierdo a través de la arteria aorta y termina con la desembocadura de las venas cavas superior e inferior en la aurícula derecha.
Circulación menor
Se esquematiza la circulación menor y se observa que presenta un recorrido mucho menor que la circulación mayor, distribuye la sangre por los pulmones para ser oxigenada. La presión en su interior es mucho menor que en la circulación mayor debido a que existe mucho menos resistencia.
La circulación menor se inicia en el ventrículo derecho, desde donde la sangre venosa, por acción de la contracción cardiaca, pasa a los pulmones y en los capilares se produce el intercambio gaseoso. Los capilares pulmonares se van reuniendo entre sí hasta formar las cuatro venas pulmonares que recogen toda la sangre y desembocan en la aurícula izquierda donde finaliza la circulación menor.
Dibujo esquemático de la circulación mayor y menor.
El corazón es un órgano muscular hueco que funciona como una bomba aspirante e impelente, con dos funciones que desempeñar:
· Bombear la sangre venosa a los pulmones para que los eritrocitos intercambien su carga de bióxido de carbono por una nueva carga de oxígeno.
· Bombear la sangre oxigenada recibida de los pulmones a todas las partes del cuerpo.
En consecuencia el corazón es una doble bomba cuyas dos partes funcionan simultáneamente. El lado derecho recibe la sangre venosa y la bombea a los pulmones (Circulación Menor), el lado izquierdo recibe la sangre oxigenada de los pulmones y la bombea a todo el cuerpo (Circulación Mayor).
Circulación mayor
Se esquematiza la circulación mayor y se observa como se distribuye por todo el organismo llevando sangre arterial (oxigenada): se inicia en el ventrículo izquierdo a través de la arteria aorta y termina con la desembocadura de las venas cavas superior e inferior en la aurícula derecha.
Circulación menor
Se esquematiza la circulación menor y se observa que presenta un recorrido mucho menor que la circulación mayor, distribuye la sangre por los pulmones para ser oxigenada. La presión en su interior es mucho menor que en la circulación mayor debido a que existe mucho menos resistencia.
La circulación menor se inicia en el ventrículo derecho, desde donde la sangre venosa, por acción de la contracción cardiaca, pasa a los pulmones y en los capilares se produce el intercambio gaseoso. Los capilares pulmonares se van reuniendo entre sí hasta formar las cuatro venas pulmonares que recogen toda la sangre y desembocan en la aurícula izquierda donde finaliza la circulación menor.
Dibujo esquemático de la circulación mayor y menor.
lunes, 28 de febrero de 2011
Suscribirse a:
Comentarios (Atom)